La Gynécologie
Sommaire

1/La consultation chez le gynécologue
Planifiez dès maintenant votre consultation gynécologique pour un suivi expert et rassurant.
Le cycle menstruel
Le cycle menstruel se répète tous les 28 jours environ avec des variables physiologiques entre 21 et 37 jours.
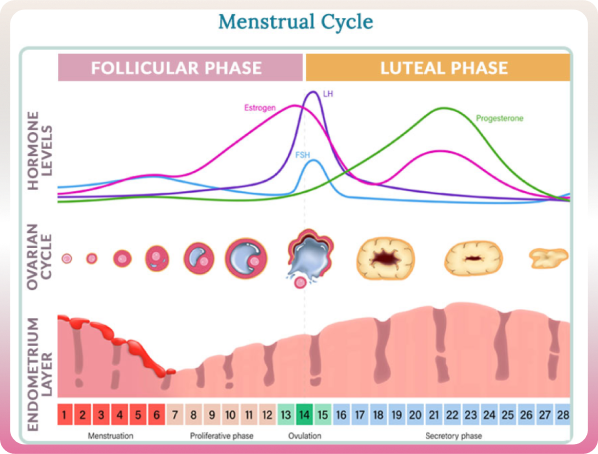
Anomalies du cycle menstruel
- Hyperménorrhée : menstruation trop abondante
- Métrorragie : hémorragie d’origine endo-utérine en dehors des règles
- Ménométrorragie : hémorragies pendant et en dehors des menstruations
- Aménorrhée primaire :absence d’apparition des règles après l’âge de 18 ans
- Aménorrhée secondaire :absence de règles depuis plus de 3 mois
- Oligoménorrhée: règles dont le flux est trop faible
- Spanioménorrhée : allongement de la durée du cycle menstruel jusqu’à deux ou trois mois
L'examen gynécologique
L’examen gynécologique désigne spécifiquement l’examen du système reproducteur féminin. Cet examen sert à vérifier que les organes sont en bonne santé et à dépister d’éventuelles maladies. Il est réalisé allongé, les fesses au bord de la table d’examen et les pieds posés sur la table d’examen.
- Quand consulter ?
Il n’y a pas d’âge pour consulter un gynécologue pour la première fois, c’est quand le besoin se fait sentir ou après le début de l’activité sexuelle chez la femme.
- A quelle fréquence ?
La fréquence conseillée est celle d’une visite annuelle

Le frottis permet de prélever des cellules du col pour analyse dans le cadre du suivi.
L’échographie gynécologique

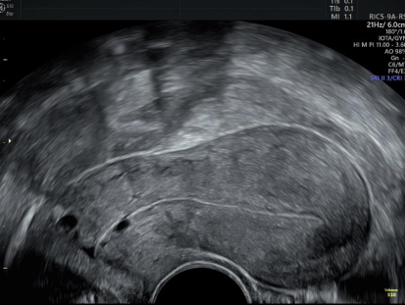
L’échographie gynécologique est un test d’imagerie non invasif (indolore pour les femmes) qui utilise les ultrasons pour visualiser et analyser les organes génitaux internes féminins. Un appareil (transducteur) est utilisé qui émet des sons à haute fréquence imperceptibles à l’oreille humaine, avec lequel des images sont obtenues.
Ce test est très précieux, en raison de la grande quantité d’informations qu’il peut donner. Entre autres choses, il rapporte ce qui suit :

2/Motifs de consultation
Si vous rencontrez des symptômes ou des préoccupations, prenez rendez-vous immédiatement pour une consultation spécialisée et recevez le soutien nécessaire.
Grossesse extra-utérine
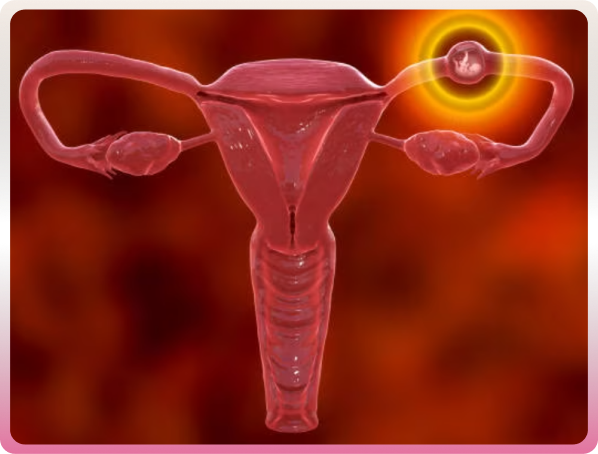
Une grossesse extra-utérine (ou grossesse ectopique) survient en cas d’implantation d’un ovule fécondé en dehors de la cavité utérine. Dans une grossesse normale, l’ovule fécondé se déplace des trompes de Fallope jusqu’à la paroi de l’utérus, où il peut se développer. En cas de grossesse extra-utérine, l’ovule s’implante avant de parvenir à l’utérus. Dans 90 % des cas de grossesses extra-utérines, l’ovule fécondé reste dans les trompes de Fallope. Les grossesses extra-utérines peuvent également se produire dans un ovaire, la cavité abdominale ou le col de l’utérus. Une grossesse extra-utérine ne peut pas être menée à terme.
Quels symptômes ?
Le traitement chirurgical consiste souvent en une coelioscopie sous anésthesie générale afin de retirer la grossesse ectopique tout en gardant la trompe (traitement conservateur) ou en retirant la trompe (traitement radical).
Rarement le médecin est amené à pratiquer une laparotomie surtout en cas de problèmes hémodynamiques de la patiente ou insuffisance du plateau technique.
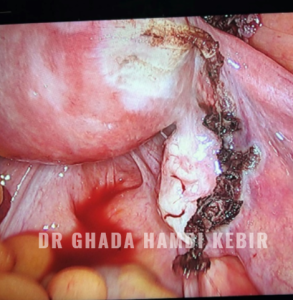
Fausse couche

La fausse couche correspond à un arrêt spontané de la grossesse avant la 22 ème semaine d’aménorrhée(soit dans les 5 premiers mois), date de viabilité du fœtus.
Certaines études font même état d’un tiers des grossesses se terminant par une fausse couche, le plus souvent avant même que la femme ne se sache enceinte.
Comment faire le diagnostic ?
Un examen clinique et une échographie abdomino-pelvienne, permettent de visualiser le contenu de l’utérus : une grossesse intra-utérine arrêtée ou même évacuée et d’affirmer qu’il s’agit d’une fausse couche et non d’une grossesse extra-utérine.
Parfois, une prise de sang est réalisée pour vérifier le taux d’hCG (hormone de la grossesse) : un taux bas signifie que la gestation est arrêtée.
Des tests génétiques sont parfois proposés pour rechercher des anomalies chromosomiques, si la femme a fait deux fausses couches ou plus.

Interruption volontaire de grossesse
L’IVG INSTRUMENTALE
Il s’agit d’une rapide intervention instrumentale pour aspirer l’œuf qui se trouve dans l’utérus après dilatation du col. Une canule de calibre adapté au stade de la grossesse est introduite par le gynécologue dans l’utérus pour aspirer le contenu utérin. Elle est réalisée sous anesthésie locale ou générale et dure une quinzaine de minutes.
Après l’intervention, il est nécessaire de rester sous surveillance quelques heures dans l’établissement ou le centre de santé.
Les douleurs après une IVG instrumentale sont liées aux contractions utérines. Ces douleurs sont comparables à des douleurs de règles qui peuvent être plus intenses que d’habitude. Des médicaments antidouleurs vous seront prescrits afin d’éviter ou soulager ces douleurs.

L’IVG MEDICAMENTEUSE :
La technique d’IVG médicamenteuse consiste à prendre deux médicaments différents (le premier arrête la grossesse, le deuxième permet l’expulsion) en présence d’un médecin.
Des saignements, ou métrorragies, souvent plus abondants que des règles accompagnent systématiquement l’expulsion de la grossesse. Ils surviennent le plus souvent dans les 3 à 4h. Il est donc indispensable de réaliser une visite de suivi deux à trois semaines après l’IVG pour s’assurer que la grossesse est bien interrompue.
Les saignements peuvent persister jusqu’à 30 jours après la prise des médicamants.
Certaines complications peuvent survenir après une IVG médicamenteuse telles qu’une hémorragie, une infection dans le cas où la grossesse n’aurait pas été totalement expulsée ou des douleurs persistantes malgré la prise de médicaments antidouleurs.
Il existe deux méthodes pour interrompre une grossesse : l’IVG médicamenteuse et l’IVG instrumentale ou chirurgicale.
Le gynécologue évaluera si vous présentez des contre-indications lors de la première consultation pour vous proposer la méthode d’IVG adaptée à votre situation.
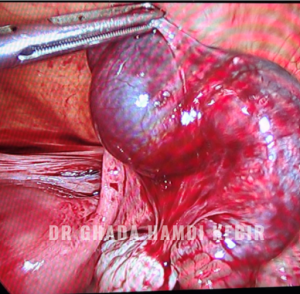
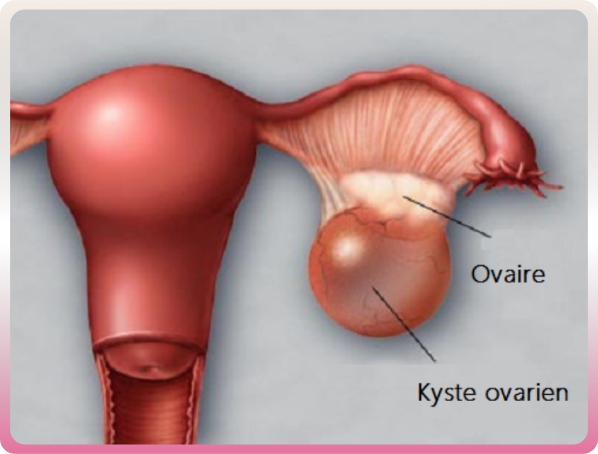
Kyste ovarien
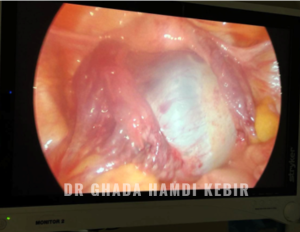
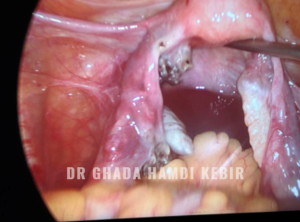
Comment traiter ?
Dans le cas d’un kyste fonctionnel, aucun traitement n’est prescrit ; il disparait spontanément, généralement en moins de 2 mois. On peut aussi prescrire une pilule.
Le traitement d’un kyste organique repose sur la chirurgie par l’ablation chirurgicale du kyste (kystectomie ovarienne) ou de l’ovaire (ovariectomie). Cette opération est généralement réalisée par cœlioscopie.
C’est quoi un kyste ovarien organique ?
Ces tuméfactions se forment à partir du tissu de l’ovaire. Ils peuvent grossir et ne régressent pas spontanément. Si la majorité de ces lésions sont bénignes, environ 10% sont dits “borderline” ou cancéreux (pouvant évoluer en cancer de l’ovaire). Il en existe plusieurs types mais les plus fréquents sont :
► Les kystes séreux. Ils contiennent un liquide comme de l’eau. Ce sont les plus fréquents.
► Les kystes mucineux qui renferment du mucus.
► Les kystes dermoïdes qui peuvent présenter des poils, des dents, des petits os… Ils se développent à partir des cellules immatures destinées à devenir les ovules. Ils sont plus répandus chez les jeunes femmes.
► Les kystes endométriosiques. Ils sont liés à l’endométriose, une maladie chronique de l’endomètre (le tissu qui tapisse la cavité utérine). Celle-ci est caractérisée par la prolifération de l’endomètre en dehors de l’utérus. Il peut se propager de façon anarchique sur la vessie, les intestins mais aussi dans les ovaires.
Un kyste de l’ovaire (ou kyste ovarien) est une petite grosseur anormale contenant du liquide. Un seul ovaire ou les deux peuvent être touchés. 5 à 7 % des femmes pourraient développer un kyste ovarien dans leur vie. Le kyste ovarien peut être fonctionnel (dû à un “dérèglement hormonal”) et régresse spontanément dans 90 % des cas, ou organique (qui se développe à partir d’un tissu ovarien) et ne régresse pas dans 10% des cas.
Fibromes
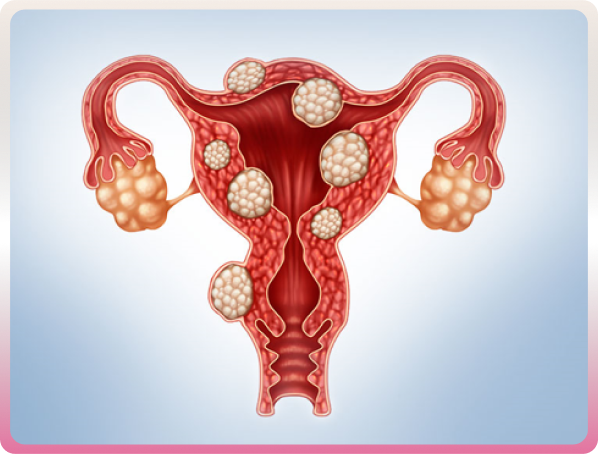
Les fibromes utérins sont des tumeurs bénignes développées à partir du muscle de l’utérus. On le nomme également fibromyomes ou myomes. Leur emplacement est variable. La taille des fibromes est variable. Certains fibromes utérins sont de taille microscopique. D’autres pèsent plusieurs centaines de grammes. Leur nombre est également variable. Il peut être unique ou multiple
Quels symptômes ?
Les fibromes sont asymptomatiques dans 20 à 50% des cas, de découverte fortuite à l’occasion d’une échographie ou lors d’un bilan d’anémie ou lors de la recherche d’une cause à une infertilité.
Lorsqu’ils sont présents, les symptômes sont :
- Des pertes de sang abondantes au moment des règles (ménorragies).
- Des saignements entre les règles (métrorragies) ;
- Une sensation de poids dans le petit bassin, plus ou moins douloureuse et/ou la perception d’une masse au bas du ventre ;
- Des envies fréquentes d’uriner (pollakiurie);
- Une constipation;
- Des rapports sexuels douloureux.
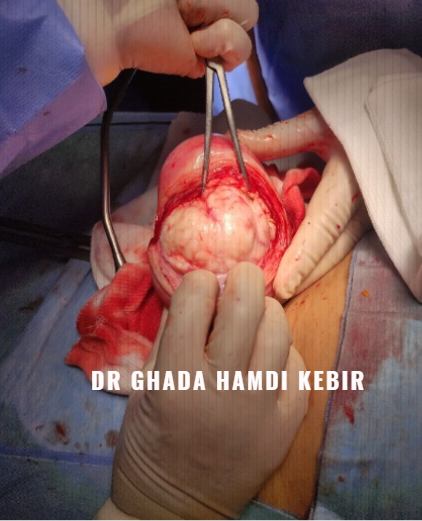
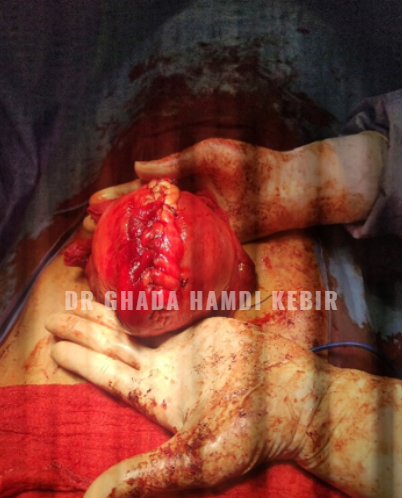
Quel traitement ?
Actuellement, aucun traitement médical ne fait disparaître définitivement les fibromes de l’utérus. Toutefois, certains médicaments peuvent réduire les symptômes. Lorsque ces derniers sont importants (hémorragies, infertilité…), un traitement chirurgical peut aussi être envisagé. Une intervention chirurgicale est nécessaire lorsque le fibrome utérin est responsable d’hémorragies, de douleurs très importantes, d’infertilité ou en cas de fibromes jugés trop volumineux. Selon le nombre de fibromes, leur localisation et leur taille, le chirurgien choisit entre deux techniques différentes.
La myomectomie consiste à retirer le ou les fibromes tout en conservant l’utérus. C’est donc une intervention chirurgicale conservatrice. L’ablation du fibrome peut être réalisée par :
- Hystéroscopie. Le fibrome est retiré à l’aide d’une anse de résection (petit rabot) introduite dans le canal opérateur de l’hystéroscope et reliée à une source d’énergie.
- La voie d’abord est abdominale. L’intervention consiste à extraire un à un les myomes de la surface utérine en prenant soin de suturer en plusieurs plans le tissu musculaire résiduel pour éviter les saignements et préserver la solidité future de l’utérus
- Cœlioscopie. Elle est effectuée comme pour l’hystérectomie mais elle se limite à l’extraction de(s) fibrome(s).
L’hystérectomie une solution de traitement radical qui consiste à enlever l’utérus ou une partie de celui-ci.
Endométriose
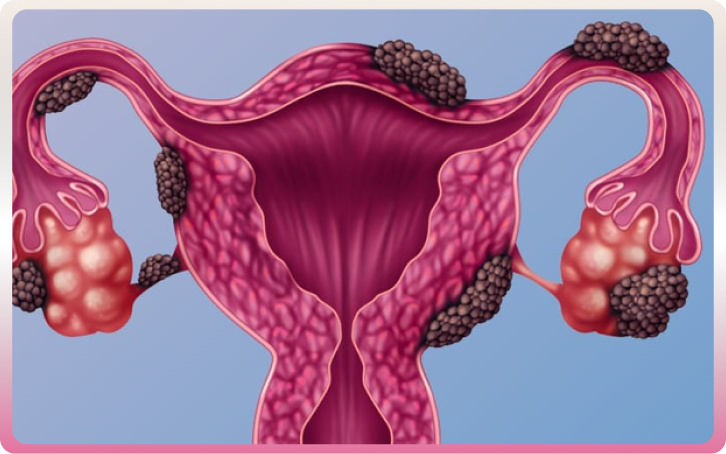
L’endométriose est une affection gynécologique chronique dans laquelle le tissu qui tapisse normalement l’utérus, appelé l’endomètre, se développe en dehors de celui-ci. Cette condition peut entraîner divers symptômes douloureux, affectant la qualité de vie de la personne, ainsi que des problèmes de fertilité.
Quels symptômes ?
L’endométriose provoque des douleurs dans la partie inférieure du ventre, variables d’une personne à l’autre. Les douleurs sont parfois plus perceptibles lors des règles, des rapports sexuels, ou d’un passage aux toilettes. La maladie peut également s’accompagner de douleurs lombaires, saignements menstruels abondants, douleurs abdominales, nausées, diarrhées, problèmes de fertilité, et même dépression.
Quelles explorations ?
La maladie peut être diagnostiquée via une échographie pelvienne ou endovaginale ou une IRM.
Quels traitements ?
A l’heure actuelle, aucun traitement n’existe pour guérir l’endométriose : il est seulement possible d’en diminuer les symptômes. Pour ce faire, des médicaments anti-inflammatoires et des analgésiques (ibuprofène par exemple) peuvent être prescrits pour réduire la douleur. Des contraceptifs hormonaux peuvent être employés pour limiter la croissance de tissu endométrial anormal. Dans certains cas, une intervention chirurgicale peut permettre d’éliminer les lésions et tissus cicatriciels. Une approche multidisciplinaire impliquant des spécialistes tels que des gynécologues, des gastro-entérologues et des urologues peut être nécessaire pour gérer les symptômes complexes de la maladie.
Ménopause
Quels symptômes ?
- Symptômes vasomoteurs : Les femmes l’expliquent par des bouffées de chaleur
- Troubles du sommeil, troubles émotionnels ou changements psychologiques, irritabilité, troubles de l’humeur
- troubles musculo-squelettiques, troubles de l’équilibre, vertiges, maux de tête, palpitations, difficultés de concentration, perte de libido, etc.
Que faire ?
Il est essentiel de voir la ménopause comme une simple étape dans le continuum de la vie des femmes.
Il convient de recommander :
- Exercice physique modéré : en évitant toujours les sports d’impact
- Maintenir une alimentation équilibrée
- Garder un poids santé: il est très important d’éviter l’obésité pendant cette période.
- Avoir un apport suffisant en vitamine D
- Traitement hormonal : Il est important de bien faire la distinction entre le THS et le THM. Le THM (Traitement Hormonal de la Ménopause) est prescrit aux femmes qui sont ménopausées à un âge normal, à savoir aux alentours de la cinquantaine, pour pallier l’absence de sécrétion d’œstrogènes par les ovaires au moment de la ménopause. Quant au THS (Traitement Hormonal Substitutif de la Ménopause), il concerne les femmes ayant une insuffisance ovarienne prématurée (autrefois appelée “ménopause précoce”), cela relève donc de la pathologie.

Le syndrome climatérique est considéré comme l’ensemble des signes et symptômes qui surviennent secondairement à l’arrêt de l’activité ovarienne et donc à l’arrêt de la sécrétion d’œstrogènes, de progestérone.

La ménopause est le jour précis à partir duquel vous n’avez plus jamais vos règles.
La périménopause ou transition ménopausique est une phase de durée imprécise, elle va du moment où la femme commence certaines altérations menstruelles jusqu’à ce que la menstruation cesse définitivement.
Ces altérations menstruelles surviennent parce que le rythme ovarien de la sécrétion hormonale, à la fois oestrogénique et gestagène, n’est plus stable et cyclique.
Tout cela conduit à des saignements irréguliers, qui peuvent parfois nécessiter des soins médicaux en raison de leur gravité modérée. D’autre part, la postménopause est la phase après 1 an à partir de la dernière période.
Pour toutes questions, conseils ou pour prendre un rendez-vous, n'hésitez pas à nous contacter. Docteur Ghada Hamdi Kebir est à votre disposition pour vous fournir les informations nécessaires et vous accompagner dans vos démarches de santé gynécologique.
