La Fertilité
Différence entre fertilité et fécondité

La fertilité est la capacité biologique d’une femme, d’un homme ou d’un couple à concevoir un enfant.
La fécondité est le nombre d’enfants mis au monde.
Définition et Classification de l’Infertilité
L’infertilité est caractérisée par l’incapacité d’établir une grossesse clinique après 12 mois de
rapports sexuels non protégés.
On parle d’infertilité primaire lorsqu’un individu n’a jamais présenté de grossesse clinique.
On parle d’infertilité secondaire lorsque l’individu a déjà présenté au moins une grossesse clinique.
L’origine de l’infertilité est presque aussi souvent masculine que féminine. Elle peut également être d’origine mixte (40% cas) et inexpliquée (10%cas).


1/ Consultation pour désir de grossesse :
Concrétisez votre projet de famille. Réservez votre consultation dès maintenant pour un accompagnement personnalisé.
Consultation et suivi pour la grossesse et l'infertilité

Il est recommandé chez toutes les femmes ou les couples ayant un projet de grossesse de consulter afin de prévenir et identifier des situations à risque qui justifieront un suivi spécifique.
En cas d’infertilité, un bilan clinique complet et méthodique est indispensable afin d’orienter les examens complémentaires pour le diagnostic étiologique et la prise en charge thérapeutique.
Bilan d’exploration féminine
Le bilan d’infertilité chez la femme a plusieurs objectifs :
- Evaluer la réserve ovarienne, affirmer le caractère ovulatoire des cycles et éliminer une pathologie endocrinienne.
- S’assurer de l’absence de processus ou d’anomalie de la cavité utérine
- Evaluer la perméabilité tubaire
- Rechercher une endométriose /adénomyose
Bilan hormonal
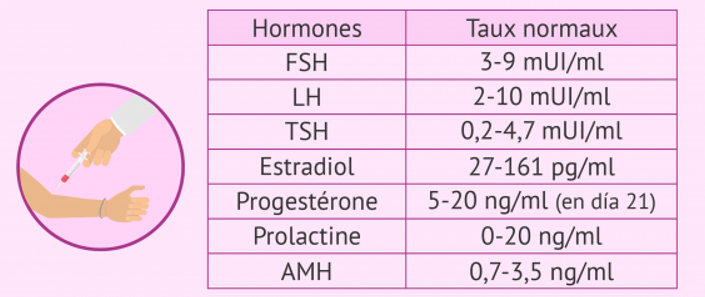
Se fait entre le 2é et le 4é jour du cycle
Au minimun : FSL/LH Oestradiol/ AMH/ TSH
Au besoin d’autres analyses : PRL, Testostérone Totale, 17OH prog
Echographie pelvienne
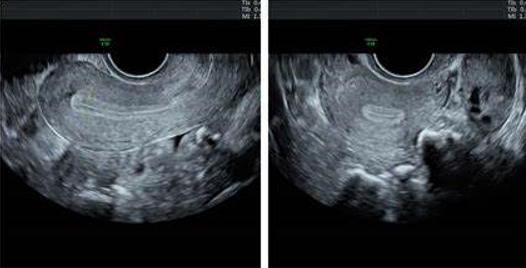
Se fait entre le 2é et le 4é jour du cycle
Permet l’étude de l’utérus, des ovaires
Permet le compte des follicules antraux (CFA) entre 2 et 9mm : 6 à 10 par ovaire
Recherche des kystes ou une anomalie tubaire (Hydrosalpinx) ou une endométriose
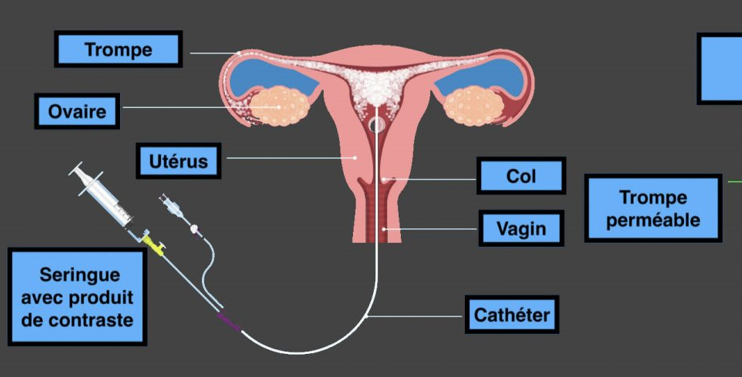
Hystérosalpingographie
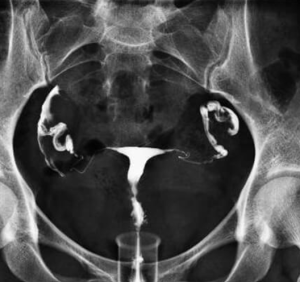
Permet de vérifier la perméabilité tubaire avec l’aide de rayons X après instillation dans la cavité utérine de produit de contraste iodé
Se réalise entre le 7é et le 14é jour du cycle.
Examens de deuxième intention
- Prélevement vaginal avec recherche de chlamydia trachomatis et neisseria gonorrhoeae
- IRM pelvienne
- Hystéroscopie diagnostique
- Coelioscopie diagnostique
Bilan d’exploration masculine :
Le spermogramme est l’examen de base pour explorer une éventuelle participation masculine à l’infertilité.
L’OMS (Organisation mondiale de la santé) recommande le recueil du sperme dans une pièce dédiée au laboratoire.
Pour une bonne interprétation l’homme doit remettre un échantillon après une période d’abstinence sexuelle d’entre 3 et 5 jours. En cas d’anomalies, il est nécessaire de réaliser au moins deux spermogrammes à un intervalle de deux mois de différence.

Les valeurs les plus déterminantes d’un spermogramme sont les suivantes:
Volume de l’échantillon ≥ de 1,5 ml
PH entre 7,2 et 8,0
Concentration spermatique ≥ de 15 millions/ml
Total des spermatozoïdes > de 40 millions
Mobilité progressive (A+B) ≥ de 32%
Spermatozoïdes vivants > de 58%
Spermatozoïdes normaux ≥ de 4%
Certaines maladies peuvent causer des anomalies du spermogramme :
Certaines maladies testiculaires comme la varicocèle, l’hydrocèle, la cryptorchidie et certaines maladies génétiques peuvent altérer la production normale de spermatozoïdes et causer l’infertilité.
Les problèmes hormonaux comme l’hypogonadisme, l’hyperprolactinémie, l’hyperthyroïdie, l’hypothyroïdie et le diabète influent aussi sur le développement spermatique.
Si les voies spermatiques et les glandes accessoires ont une anomalie, la maturation des spermatozoïdes et l’éjaculation pourraient se voir perturbés.
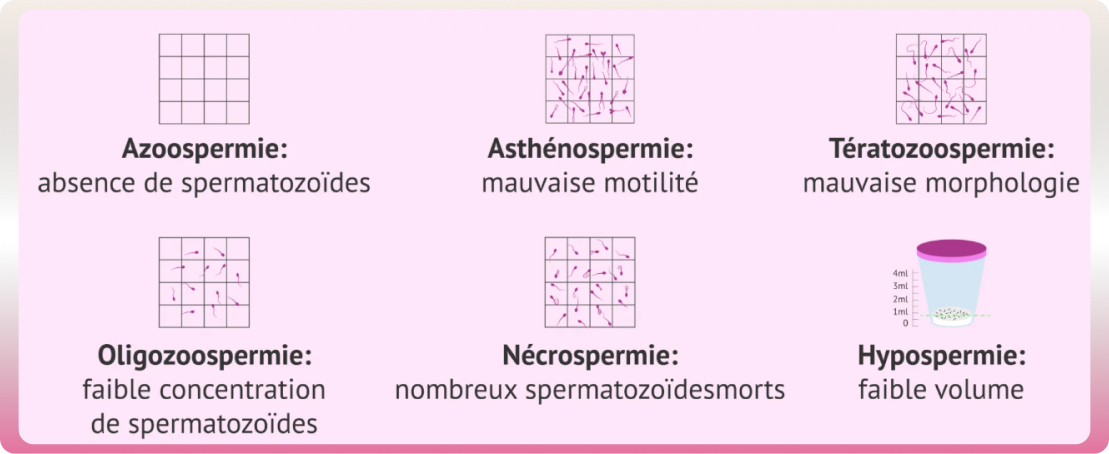
Quelles anomalies d’un spermogramme ?
- Hypospermie : volume éjaculatoire complet inférieur à 1,5 ml
- Aspermie : volume éjaculatoire nul
- Hyperspermie : volume éjaculatoire supérieur à 6 ml
- Oligozoospermie : concentration en spermatozoïdes inférieure à 15 millions/ml
- Polyzoospermie : concentration de spermatozoïdes supérieure à 250 millions/ml
- Azoospermie : absence de spermatozoïdes sur l’éjaculat « frais »
- Cryptozoospermie : quelques spermatozoïdes sur le culot de centrifugation
- Asthénozoospermie : diminution de mobilité de spermatozoïdes
- Akinétospermie : mobilité nulle de tous les spermatozoïdes du recueil
- x : baisse de vitalité des spermatozoïdes.
Le test de migration-survie
Le test de migration survie, aussi appelé test de sélection-survie, consiste à soumettre les spermatozoïdes à un « parcours de combattant » afin de sélectionner les plus résistants. En clair, ceux qui seront le plus aptes à féconder un ovule. Ce test permet aussi de déterminer la technique de procréation médicale assistée la plus adaptée pour le couple.
Le médecin orientera donc le couple en fonction des résultats :
– Si le TMS est supérieur à 3 millions de spermatozoïdes par millilitre, l’insémination artificielle ou insémination intra-utérine (IIU), qui est la méthode la moins invasive, pourra être envisagée.
– Si le TMS est compris entre 1 et 3 millions de spermatozoïdes, la fécondation in vitro ou FIV « classique » sera préconisée.
– Si le TMS est inférieur à 1 million de spermatozoïdes, on optera généralement pour une fécondation in vitro avec micro-injection (ICSI).
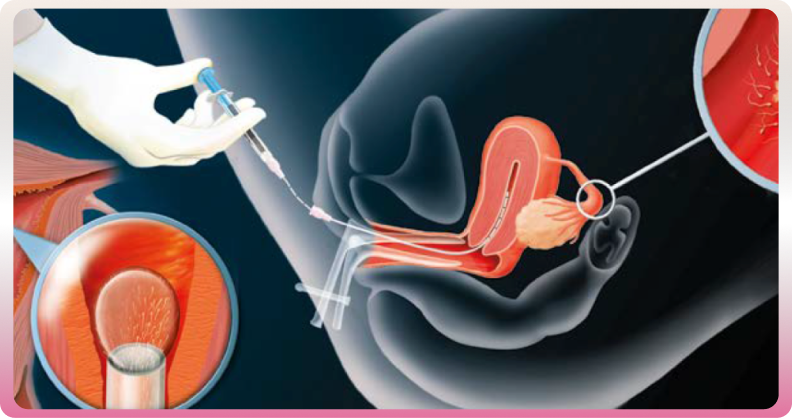
L’Insémination Intra-Utérine (IIU) : Principe et Conditions
L’insémination intra-utérine (IIU) consiste à déposer une préparation de spermatozoïdes dans l’utérus au moment de l’ovulation, en cycle naturel ou après une stimulation simple de l’ovulation.
Il est indispensable de s’assurer de la perméabilité tubaire et d’avoir un TMS supérieur à un million
Les indications sont peu nombreuses :
Troubles balistiques ou sexologiques empêchant le couple d’avoir des rapports sexuels complets réguliers (Dysfonctionnement érectile, anéjaculation, vaginisme..)
Infertilité cervicale vraie (antécédent de trachélectomie, mucoviscidose..)
Patient séropositif pour le VIH
Certaines indications sont controversées comme : Endométriose, échecs de stimulations simples de l’ovulation, les infertilités inexpliquées, .. celles-ci peuvent faire indiquer directement une FIV/ICSI.
Modalités :
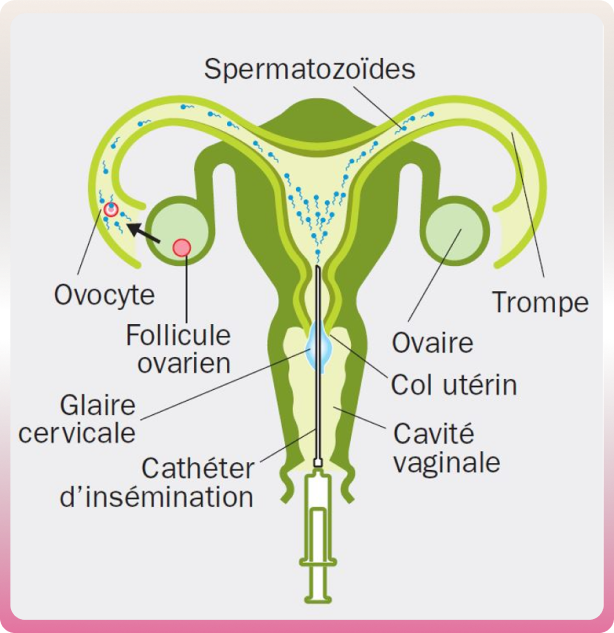
L’IIU a pour objectif de :
- Faire passer aux spermatozoïdes la barrière représentée par la glaire cervicale parfois hostile
- Rapprocher les spermatozoïdes du lieu de fécondation (les trompes), ce qui peut avoir une grande importance notamment dans les asthénospermies (diminution de la mobilité des spermatozoïdes).
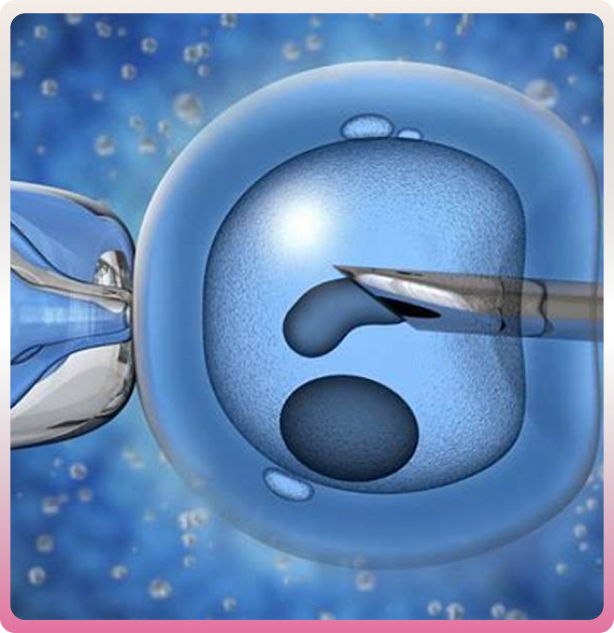
3/FIV/ICSI
Explorez vos options de fertilité avec nous. Contactez-nous pour en savoir plus sur la FIV et l’ICSI et démarrer votre parcours.
FIV et ICSI : Techniques de Procréation Assistée
Poser une indication de FIV/ICSI doit répondre à un projet parental et la balance bénéfices/ risques.
- La fécondation in vitro, encore appelée FIV, consiste à reproduire la fécondation d’un ovule par un spermatozoïde pour obtenir un embryon, en laboratoire, lorsque celle-ci ne se fait pas naturellement. Elle se pratique hors du corps de la femme, c’est-à-dire in vitro, à l’aide d’une éprouvette en matière synthétique à usage unique et dans des milieux de culture dont la composition est proche de l’environnement naturel des trompes.
L’ICSI pour “Intra Cytoplasmic Sperm Injection” ou en français “injection intracytoplasmique de spermatozoïdes” est apparue pour traiter des cas de stérilité masculine. EL’ICSI pour “Intra Cytoplasmic Sperm Injection” ou en français “injection intracytoplasmique de spermatozoïdes” est apparue en 1992 pour traiter des cas de stérilité masculine. Elle consiste à rechercher des spermatozoïdes de grande qualité grâce à une présélection effectuée avec un microscope de haute résolution permettant d’observer des anomalies fines de morphologie.
Quelles sont les indications de la FIV ?
Toute anomalie d’un des mécanismes de la fécondation et/ou de l’implantation embryonnaire peut amener à poser l’indication d’une FIV :
- Les anomalies de la trompe (c’est dans la partie distale de la trompe que se fait la fécondation entre ovocytes et spermatozoïdes) représentent plus d’un tiers des indications de la FIV.
Il peut s’agir d’obturations tubaires liées à un antécédent infectieux, de séquelles inflammatoires ou cicatricielles liées à des lésions d’endométriose ou à une chirurgie pelvienne antérieure.
Quelles sont les étapes de la FIV ?
Le déroulement d’une fécondation in vitro doit suivre plusieurs étapes
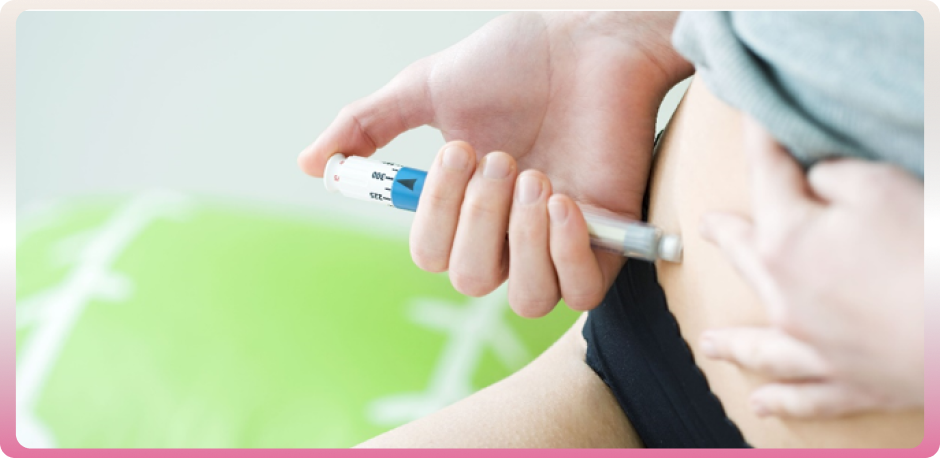
-Stimulation ovarienne
Dans un premier temps, on pratique une stimulation ovarienne. Les traitements de stimulation ovarienne permettent de stimuler l’ovulation afin d’obtenir une maturation suffisante de plusieurs follicules dans les ovaires puis de prélever plusieurs ovocytes mûrs afin de permettre leur fécondation. Des dosages sanguins hormonaux sont effectués chaque jour, dans un même laboratoire de référence, afin d’évaluer la qualité de la sécrétion hormonale des follicules. Une échographie permet de surveiller la réponse au traitement et de contrôler la croissance folliculaire.
-Maturation des follicules
La deuxième étape est le déclenchement de la stimulation. Il s’effectue lorsque le nombre et la taille des follicules sont satisfaisants et les dosages hormonaux suffisants. Une injection d’hormone HCG est alors effectuée 34 à 36 heures avant la ponction d’ovocytes. Le médecin repère les follicules mûrs lors de l’échographie et en aspire leur contenu, à l’aide d’une aiguille placée dans le vagin en direction des ovaires.
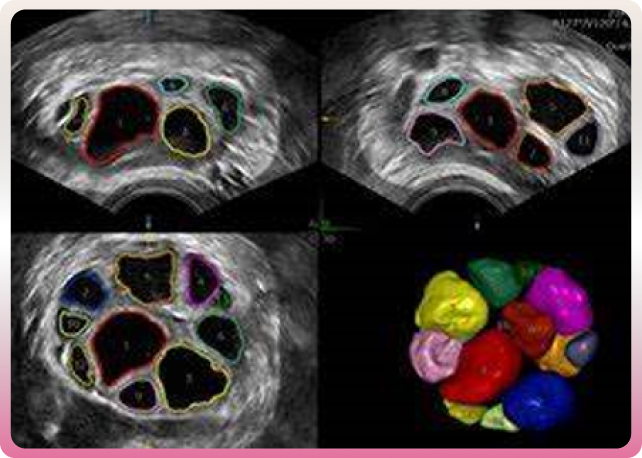
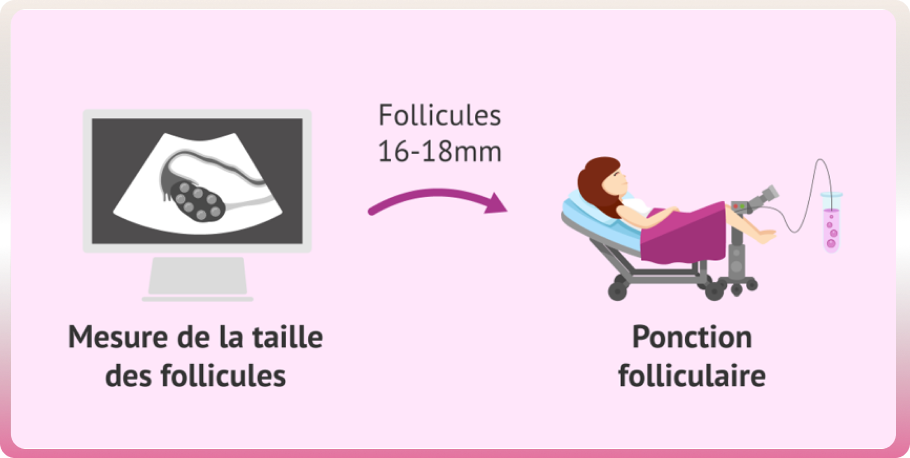
-La ponction des follicules et le recueil du sperme
La troisième étape est la ponction des follicules. Elle s’effectue au cours d’une hospitalisation de quelques heures sous anesthésie locale ou générale. Les follicules sont ensuite conservés dans un milieu de culture. 5 à 10 ovocytes sont recueillis et conservés dans un incubateur à 37 degrés. Le sperme du conjoint est recueilli le jour de la ponction des follicules. L”utilisation du sperme du conjoint préalablement congelé est également possible.
-Fécondation du sperme et de l'ovule
Enfin, la quatrième étape est la fécondation in vitro. Le sperme est traité afin de recueillir les spermatozoïdes les plus fécondants. Les ovocytes et les spermatozoïdes sont placés dans un milieu de culture favorable à leur survie et déposés dans l’incubateur à 37 degrés.
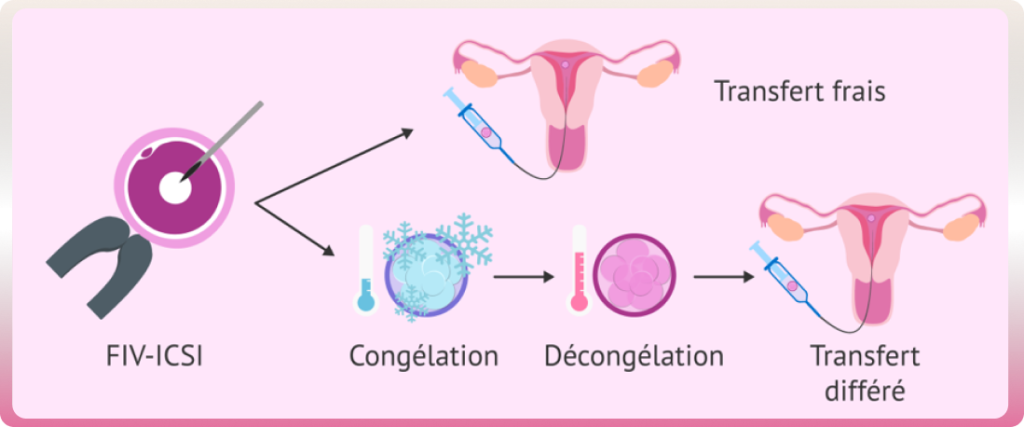
Transfert d'embryon dans l'utérus
Deux à six jours après l’incubation, l’œuf fécondé devient un embryon qui peut être transféré dans l’utérus. On obtient plusieurs embryons. Le nombre d’embryons transférés dépend de l’âge de la femme et des stratégies de prise en charge propres aux centres de PMA. Il a diminué au cours des dernières années pour réduire le nombre des grossesses multiples et les complications maternelles et fœtales associées.
Quelle chance de réussite après une FIV ?
- Le taux de grossesse après une FIV est de 22,5% hors ICSI et 23,2% avec une ICSI
- Le taux d’accouchement après une FIV est de 19%.
- Les causes d’échec le plus fréquentes sont l’absence d’ovocyte lors de la ponction ovarienne, la mauvaise qualité des ovocytes recueillis, ainsi qu’une réponse des ovaires insuffisante ou trop élevée lors de la stimulation hormonale. L’absence de fécondation, l’arrêt de la division des cellules ou l’absence d’implantation des embryons dans l’utérus peuvent également expliquer l’échec d’une FIV.
- Le délai le plus courant entre 2 FIV est de 6 mois, ce qui correspond à deux tentatives par an environ. Le délai le plus court est d’environ de 2 à 3 mois. Ce délai est encore plus court pour les femmes ayant plus de 38 ans. Le délai est plus long pour les femmes jeunes.
Nous offrons une écoute attentive et des traitements adaptés, allant de la surveillance simple à la fécondation in vitro. Chaque démarche est soigneusement planifiée, sans improvisation, pour répondre efficacement aux besoins en fertilité.
