L'obstétrique
1.La consultation en obstétrique :
Réservez votre consultation en obstétrique dès maintenant et assurez un suivi professionnel pour une grossesse en toute sérénité !
Consultation Médicale Avant et Pendant la Grossesse

Une consultation médicale est vivement conseillée lorsque vous avez le projet de faire un enfant mais surtout quand vous découvrez une grossesse.
La consultation est un moment privilégié d’échanges. Venez à ce rendez-vous avec tous les documents médicaux que vous possédez (carnet de santé et de vaccinations, résultats de prises de sang, échographie, comptes rendus d’interventions chirurgicales, résultats de frottis du col de l’utérus…) et surtout avec toutes les questions que vous vous posez.
N’hésitez pas à aborder toutes vos difficultés et appréhensions liées à une future grossesse et à la maternité. Votre médecin est là pour vous répondre et vous informer.
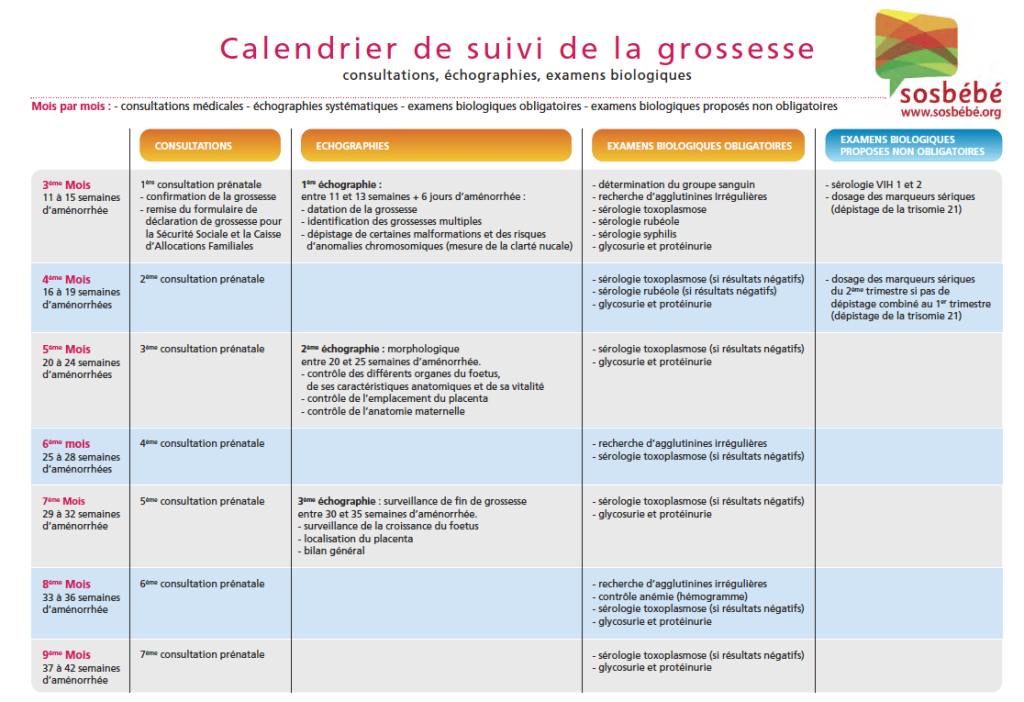
Le calendrier de suivi de la grossesse
Le calendrier de suivi de la grossesse est résumé comme suit :

2.L’échographie obstétricale :
Prenez rendez-vous dès aujourd’hui pour votre échographie obstétricale et assurez-vous du bien-être de votre futur bébé !
L'Échographie Obstétricale

Comment se fait une échographie obstétricale ?
L’échographie obstétricale peut être réalisée par voie abdominale ou endovaginale. Les deux voies se complètent.
Par voie endovaginale on peut observer certaines structures qu’on ne pourrait pas visualiser par voie abdominale et inversement.
Aucune préparation n’est nécessaire, en revanche, il est fortement recommandé aux futures mamans de ne pas appliquer de crème hydratante ou d’huile sur le ventre avant l’échographie afin de ne pas nuire à la qualité de l’image.
Quand faire une échographie obstétricale ?
Le terme échographie obstétricale désigne les examens échographiques de la grossesse. Une échographie par trimestre de grossesse est nécessaire, on parle alors des échographies de dépistage.
Qu'est-ce que l'échographie de datation ?
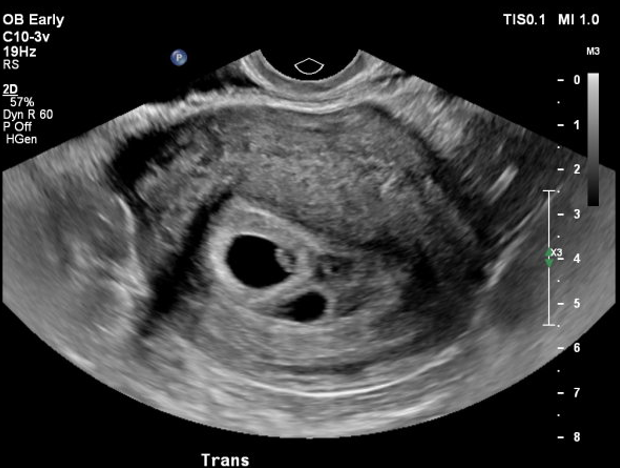
L’échographie de datation est une toute petite échographie que l’on effectue pour préciser la date de début de grossesse. Elle peut être utile ou si elle présente des saignements inexpliqués, si elle a des antécédents de grossesse multiple ou de grossesse extra-utérine.
L’échographie de datation peut être réalisée dès lors que l’on voit un sac ovulaire dans l’utérus, soit entre 5 et 9 semaines d’aménorrhée (soit entre 3 et 7 semaines de grossesse).
Les échographies de dépistage anténatal sont au nombre de trois : elles sont réalisées au premier, deuxième et troisième trimestres de grossesse.
Échographies de Grossesse
L’échographie du 1er trimestre :
Permet de s’assurer que la grossesse évolue normalement
L’échographie du premier trimestre permet de visualiser le futur bébé dans son intégralité, de repérer les éventuelles malformations, de compter le nombre de fœtus, de mesurer la longueur cranio-caudale (LCC) afin de dater précisément la grossesse et surtout d’évaluer le risque d’anomalie génétique (dépistage de la trisomie 21) grâce, notamment, à la mesure de la clarté nucale.
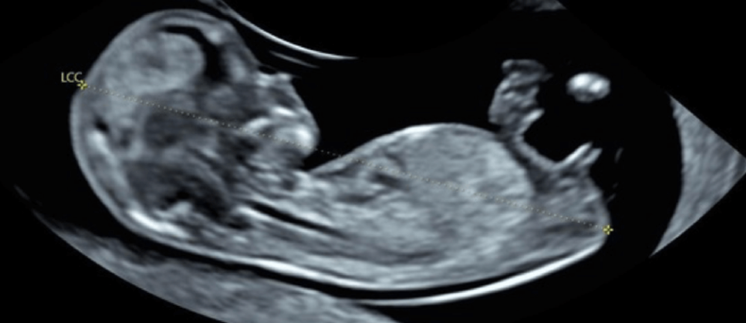
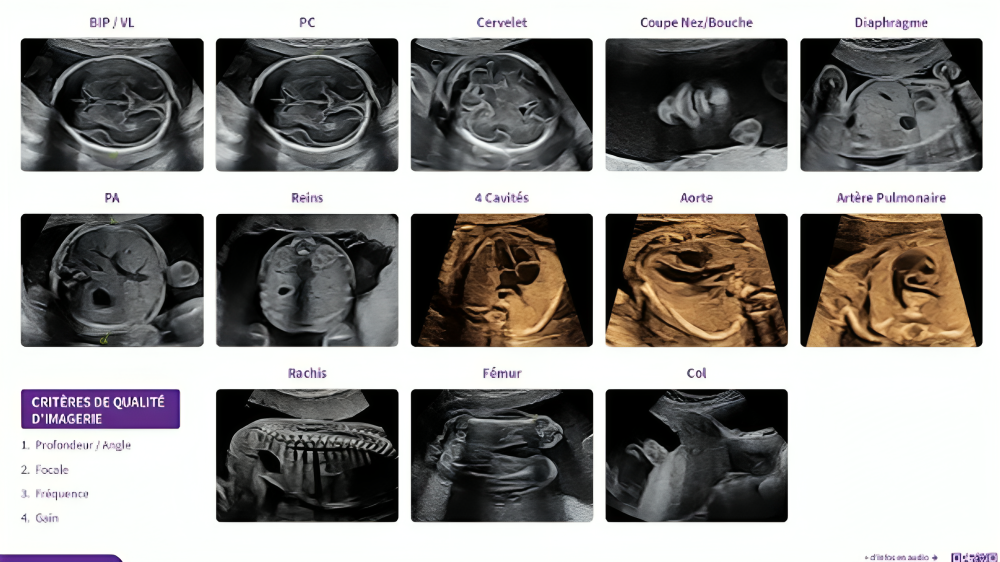
L’échographie dite morphologique du 2e trimestre :
Au deuxième trimestre, l’échographie dite morphologique étudie de façon méthodique l’anatomie du futur bébé. L’examen dure un peu plus longtemps que le premier, il permet d’observer les membres ainsi que les différents organes du fœtus (cerveau, cœur, reins, estomac…), de s’assurer de leur bonne évolution et de dépister d’éventuelles malformations. C’est aussi le moment pour les parents qui le souhaitent de découvrir le sexe de leur enfant !
L’échographie du 3e trimestre : vérifier la croissance du fœtus
L’échographie du troisième trimestre comprend également une étude morphologique du futur bébé et offre la possibilité au praticien d’estimer son poids. S’il est trop gros, des investigations supplémentaires seront effectuées afin de s’assurer que la maman ne souffre pas d’un diabète gestationnel. Enfin, le praticien examinera les structures qui entourent le fœtus – quantité du liquide amniotique, position du placenta, cordon ombilical – et vérifiera sa présentation (en siège, en transverse).
Quelles sont les 3 échographies obligatoires ?
Au cours de la grossesse, trois échographies de dépistage sont fortement recommandées :
Au premier trimestre : entre 11 et 14 semaines d’aménorrhée ;
Au deuxième trimestre : entre 20 et 25 semaines d’aménorrhée ;
Au troisième trimestre : entre 30 et 35 semaines d’aménorrhée.
Des échographies supplémentaires pourront être réalisées en fonction des antécédents de la patiente, en cas de grossesse multiple ou de signes cliniques évocateurs d’une pathologie : par exemple un excès ou une faible quantité de liquide amniotique, un diabète gestationnel, une infection comme la rubéole ou la toxoplasmose…
3.Le diagnostic anténatal
Soyez informé et sécurisé dès le début : prenez rendez-vous pour votre diagnostic anténatal aujourd’hui !
Le Diagnostic Anténatal et les Anomalies Fœtales
Le diagnostic anténatal est une spécialité qui a pour objectif d’établir, avant la naissance, un diagnostic, un pronostic et une prise en charge adaptée d’une éventuelle pathologie de l’enfant à naître.
Les anomalies fœtales en cours de grossesse peuvent être de plusieurs types :
- maladies génétiques,
- pathologies infectieuses,
- immunisations materno-fœtales,
- malformations fœtales
- syndrome transfuseur-transfusé
Techniques de Diagnostic Anténatal
En fonction de la pathologie suspectée, différentes techniques, invasives ou non, peuvent être réalisées afin de préciser le diagnostic :
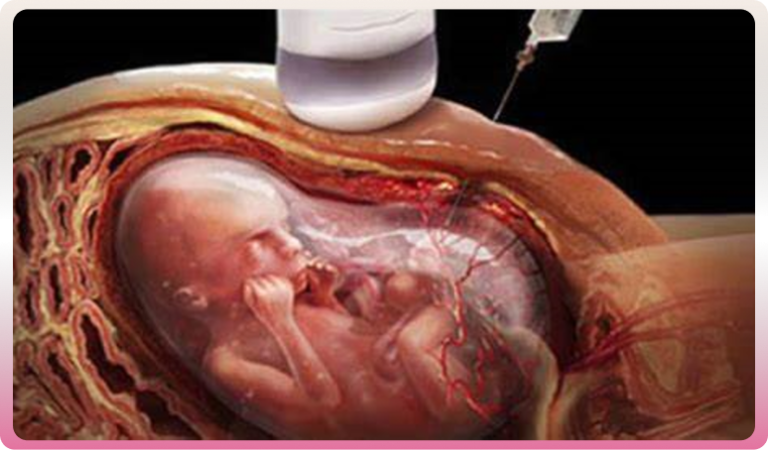

- L’amniocentèse : consiste à prélever un peu de liquide amniotique dans lequel baigne le fœtus et ainsi rechercher des anomalies chromosomiques, géniques ou infectieuses.
- La biopsie de trophoblaste : l’examen consiste à prélever quelques cellules du futur placenta afin d’établir un caryotype du fœtus et identifier d’éventuelles anomalies génétiques
- L’échographie : Outre les trois échographies de dépistage, il existe des échographies pointues dites de « référence » qui permettent de rechercher la présence d’anomalies foetales morphologiques ou fonctionnelles.
- Dépistages non invasif sur sang maternel : Il s’agit de trier l’ADN fœtal libre circulant présent en petite quantité dans le sang de la future maman. On peut dès lors établir un « caryotype » (carte génétique) du bébé pour dépister une éventuelle anomalie chromosomique. Ce test de dépistage ne concerne actuellement que la recherche des trisomies 13, 18 et 21.

4.L’accouchement
Planifiez votre accouchement avec nous pour une expérience sereine et sécurisée.
37e Semaine de Grossesse : Bébé Prêt pour l’Accouchement
Vous entrez dans votre 37e semaine d’aménorrhée, tenez-vous prête car l’accouchement peut survenir à tout moment. En effet, l’accouchement a lieu entre la 37 et 42e semaine d’aménorrhée.
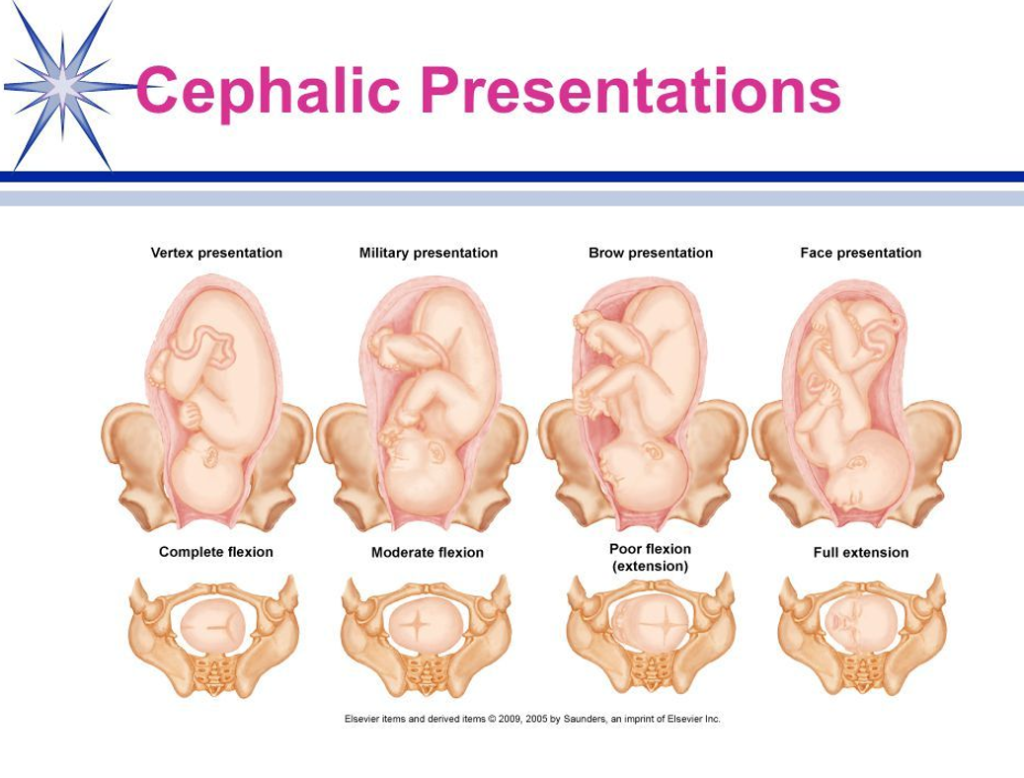
Votre bébé se positionne en vue de l’accouchement en Présentation céphalique habituelle.
Le plus souvent, quelques semaines avant la naissance, le bébé se positionne naturellement pour sa venue au monde : tête en bas et bien fléchie. Cette présentation céphalique permet, le plus souvent, un accouchement normal, par voie basse.
Début du Travail : Accouchement Spontané ou Déclenché ?
Le début du travail, lors d’un accouchement par voie basse, est le plus souvent spontané. Il est marqué par la survenue de contractions qui, au fil des heures, deviendront de plus en plus intenses et régulières, associées parfois à la rupture de la poche des eaux.
Dans certains cas, votre obstétricien décide de procéder au déclenchement de l’accouchement pour des raisons médicales :
- Vous avez dépassé le terme
- Vous souffrez d’une maladie antérieure à la grossesse (diabète de type 1…) ou survenue au cours de celle-ci (diabète gestationnel, hypertension gravidique…)
- Votre bébé présente des signes de souffrance fœtale.
Un déclenchement de convenance encore appelé « accouchement programmé » est parfois envisagé
Accouchement : Péridurale, Expulsion, Assistance et Césarienne
Si vous souhaitez accoucher sous péridurale, une analgésie locorégionale est réalisée au début du travail par un médecin anesthésiste. Une aiguille est introduite dans l’espace péridural entre deux vertèbres lombaires.
L’anesthésie péridurale supprime le caractère douloureux des contractions utérines, sans pour autant faire perdre conscience. Elle permet de vivre l’accouchement plus sereinement.

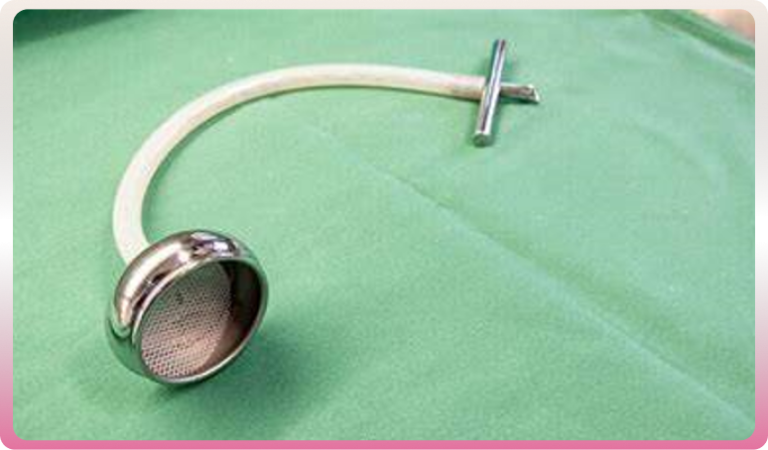
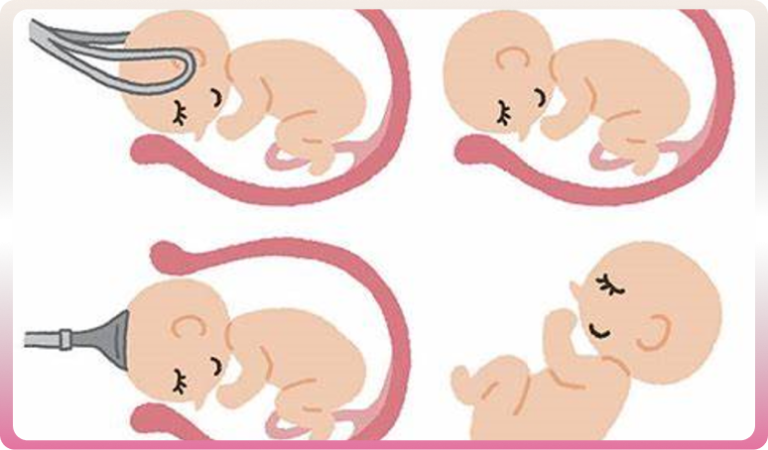
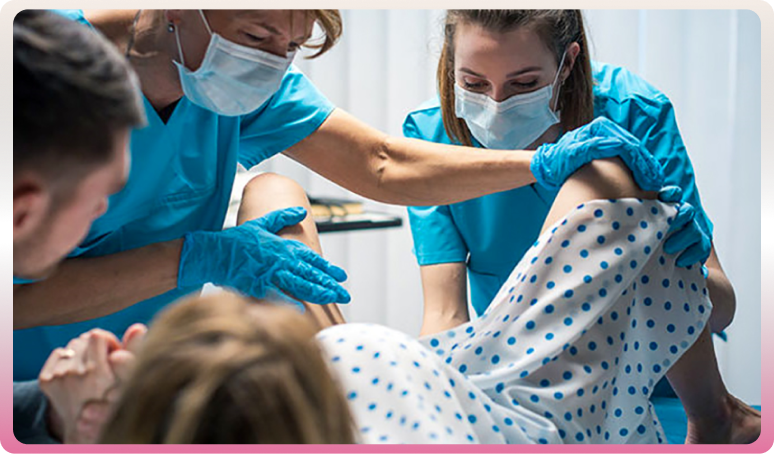
Certains accouchements par voie basse requièrent des techniques instrumentales. On dit que l’accouchement est « assisté ». L’obstétricien peut être amené à les pratiquer lorsque le bébé supporte mal la phase d’expulsion, donne des signes anormaux enregistrés sur le monitoring ou si la maman se fatigue trop, ne peut fournir les efforts nécessaires à l’expulsion. À l’aide de forceps, de spatules ou de ventouses, cette extraction instrumentale est réalisée sous anesthésie locale, péridurale ou générale.
L’accouchement ne s’achève réellement que vingt à trente minutes plus tard. Sous l’effet de nouvelles contractions utérines, la maman expulse le placenta. C’est ce qu’on appelle la délivrance.
Si une hémorragie survient alors que le placenta n’est que partiellement décollé ou si la délivrance n’a pas eu lieu 30 minutes après la naissance (au plus 60 minutes), une délivrance artificielle (extraction manuelle du placenta hors de l’utérus) est réalisée.
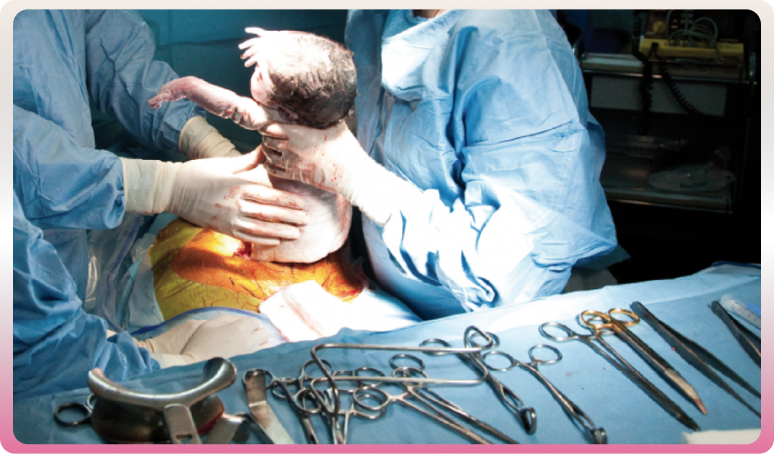
En cas de non possibilité de l’accouchement par les voies naturelles, une césarienne peut être pratiquée.
La césarienne est un acte opératoire pratiqué au bloc opératoire par un obstétricien. Elle est réalisée sous péridurale, sous anesthésie locorégionale ou générale.
La césarienne peut être programmée à l’avance, par exemple si :
- Le bébé se présente de manière particulière
- Le bassin de la maman est trop étroit
- Le bébé trop gros par rapport à la taille du bassin
- Dans certains cas de grossesse à risque.
La césarienne peut être réalisée en urgence lorsque l’accouchement par voie basse se révèle au dernier moment difficile -ou impossible- ou lorsque le monitoring enregistre des signes de souffrance fœtale.

5. Urgences obstétricales
En cas d’urgence obstétricale, n’attendez pas. Contactez-nous immédiatement pour une prise en charge rapide et efficace !
Menace d’accouchement prématuré
Elle survient entre 22 et 36 semaines d’aménorrhées révolues, la menace d’accouchement prématuré se caractérise par l’association de modifications cervicales et de contractions utérines régulières et douloureuses qui conduiront à l’accouchement prématuré en l’absence d’intervention médicale.
Le diagnostic de la MAP est essentiellement clinique. Le médecin confirme l’existence de contractions utérines régulières et douloureuses avec un monitoring et la modification du col utérin avec une mesure échographique du col. Le toucher vaginal est de moins en moins pratiqué. Ces examens sont complétés par des analyses biologiques (prise de sang, prélèvement cervico-vaginal, ECBU), notamment pour rechercher une éventuelle infection.
Face à une menace d’accouchement prématuré, l’objectif des équipes est de retarder le plus possible l’accouchement et de réduire le risque de complications pour le bébé prématuré.
Les traitements mis en place dépendent de la cause de la MAP, de son importance, ainsi que du terme de la grossesse auquel elle survient. Le repos strict au lit est systématique. Si une cause déclenchante a été identifiée, une infection par exemple, elle sera traitée. Des tocolytiques seront administrés par voie intraveineuse pour tenter de stopper les contractions utérines. En parallèle, des corticoïdes seront administrés au foetus pour accélérer la maturation de leurs alvéoles pulmonaires.
Rupture prématurée des membranes
Dans environ 3 % des grossesses, la membrane amniotique ou « poche des eaux » se rompt et laisse couler du liquide amniotique avant 37 semaines d’aménorrhée. La rupture prématurée des membranes n’est pas nécessairement accompagnée de contractions, mais demeure responsable de 30 % des accouchements prématurés.
- Les complications associées à la rupture prématurée des membranes sont :Une chorioamniotite causant un travail prématuré et un accouchement préterme ;la souffrance fœtale et la mort périnatale ;Un accident de cordon secondaire à l’oligoamnios (peu de liquide amniotique) ;une procidence du cordon ;Un décollement du placenta; Une hypertension pulmonaire et une hypoplasie pulmonaire causant des difficultés respiratoires sévères
- Lorsque les membranes se rompent prématurément, une évaluation par un médecin est nécessaire.
Le traitement proposé sera choisi en fonction :de l’âge gestationnel, du bien-être fœtal, des signes d’infection, de la présence de contractions.
En fonction du cas, le médecin pourra prescrire des tocolytiques, des antibiotiques, une cure de corticoïdes ou décidera de l’extraction.
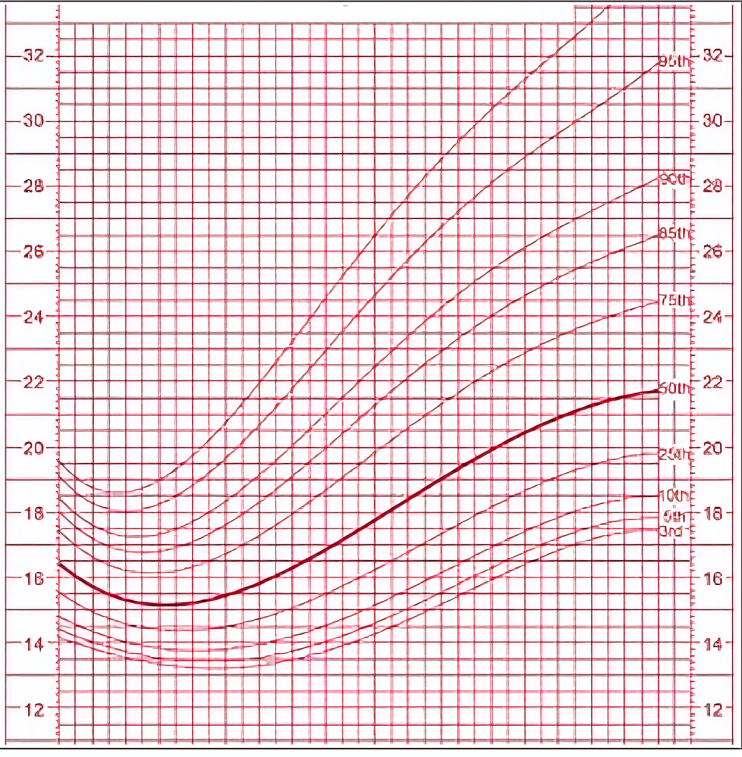
Retard de croissance intra-uterin
Le retard de croissance intra-utérin (RCIU) est un terme générique qui regroupe les ralentissements et “cassures” de la courbe de croissance intra-utérine.
On oppose classiquement deux types de RCIU :
- Le type I ou harmonieux ou symétrique (30 % des cas) : Le périmètre crânien, le périmètre abdominal, la taille et le poids sont simultanément altérés (< 10ème percentile). Il est d’apparition précoce au 2ème trimestre de la grossesse ; le retard de croissance apparaît d’emblée dès le début de la période fœtale. Les trois paramètres de la croissance sont altérés dans les mêmes proportions avec, en corollaire, microcéphalie et petite taille.
- Le type II ou dysharmonieux ou asymétrique (70 % des cas) : Le périmètre crânien est normal tandis que le périmètre abdominal, le poids et parfois la taille sont diminués (< 10ème percentile). La croissance cérébrale est relativement conservée ; en effet, grâce à un phénomène de redistribution vasculaire, le pôle céphalique est préservé longtemps. Il est d’apparition tardive au 3ème trimestre de la grossesse. La cause en est la malnutrition due à des lésions placentaires altérant les échanges fœto-maternels.
Pre Eclampsie
La pré‐éclampsie est une pathologie de la grossesse caractérisée par une élévation de la pression artérielle (hypertension dite « gravidique » ou « gestationnelle »), accompagnée d’une élévation de la quantité de protéines présente dans les urines (protéinurie) et/ou, selon une définition plus récente, d’autres symptômes comme de la dysfonction d’un organe maternel (foie, rein…) ou encore un œdème pulmonaire.
La pré-éclampsie est associée à :
- Une concentration de protéines dans les urines supérieures à 300 mg/24
- Une pression artérielle systolique supérieure à 140 mmH
- Une pression artérielle diastolique supérieure à 90 mmHG
Placenta praevia
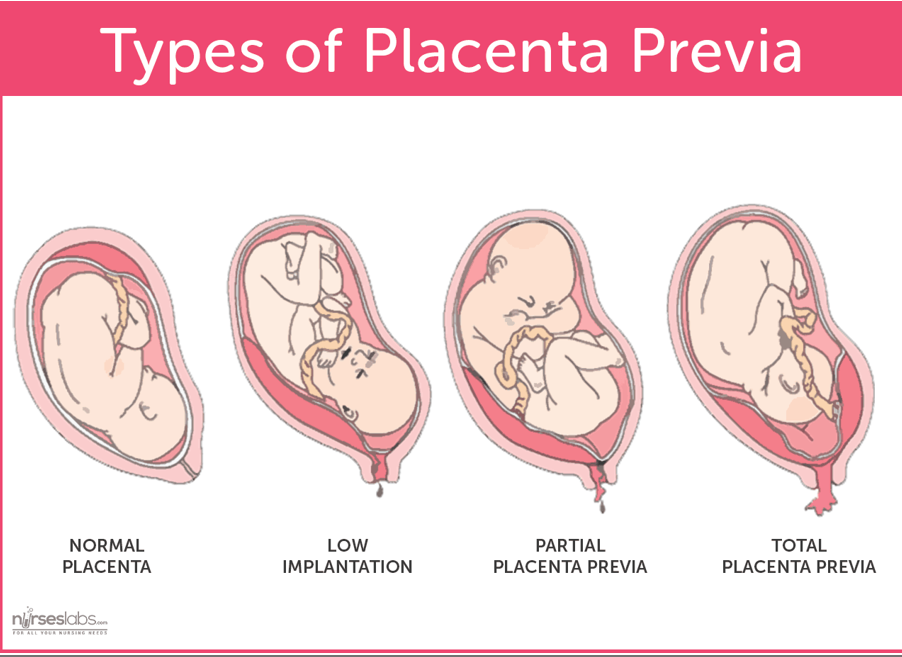
Le placenta praevia correspond à une anomalie de localisation du placenta, inséré trop bas dans l’utérus, c’est-à-dire sur son segment inférieur (partie inférieure) , pendant la grossesse.
On distingue classiquement 3 variétés de placentas praevia :
- Le placenta praevia central ou placenta recouvrant total. Il est à l’origine d’une obstruction complète de l’orifice interne du col utérus. Dans ce cas, l’accouchement par voie naturelle est impossible et nécessite une césarienne.
- Le placenta praevia marginal ou recouvrant partiel. Il affleure l’orifice interne du col de l’utérus.
- Le placenta praevia latéral. Il s’insère sur le segment inférieur, à distance de l’orifice interne du col de l’utérus.
Planifiez votre visite chez notre spécialiste en obstétrique pour un suivi personnalisé de votre grossesse. Pour toute question ou préoccupation, n’hésitez pas à nous contacter.
